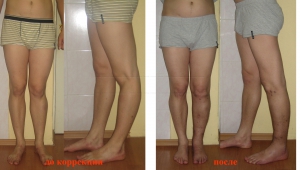
Исправление кривизны ног без аппарата
Что лучше - пластины, штифты или аппараты?
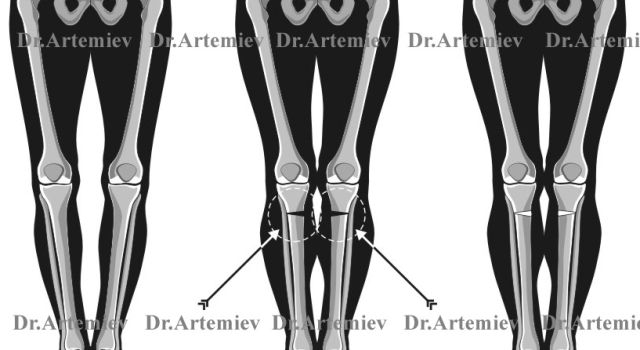
Изменить форму ног, т.е. восстановить нормальное положение механической оси нижней конечности можно различными способами.
Какой метод лучше, удобнее, безопаснее?
Общий принцип коррекции деформаций заключается в том, что кость пересекается и сращивается в желаемом положении. Пересечение кости (искусственный перелом) называется остеотомия. Фиксация кости называется остеосинтез. Существуют десятки способов остеотомий и сотни способов остеосинтеза. В современной травматологии и ортопедии для коррекции формы нижних конечностей применяются 3 основных вида остеосинтеза: пластинами, стержнями, аппаратами. В принципе, каждым из этих методов можно изменить положение оси.
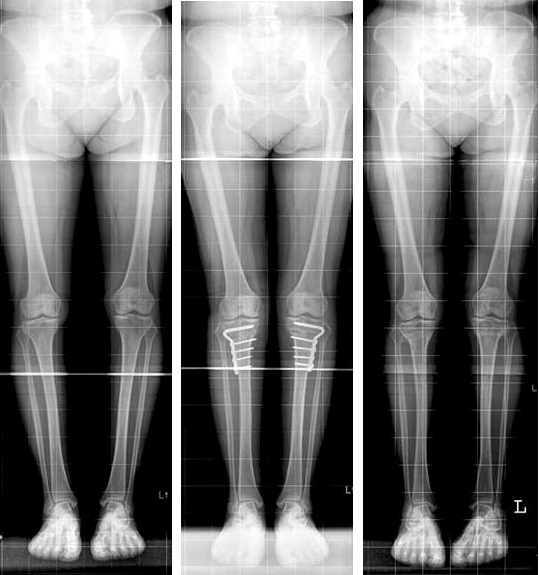
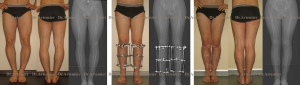
Коррекция оси нижней конечности при варусной деформации с помощью пластин
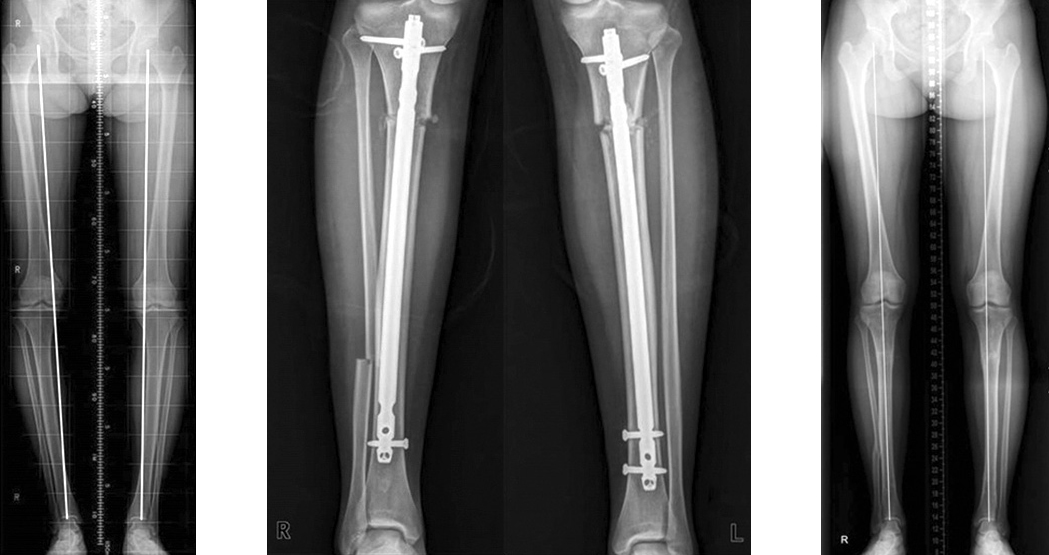
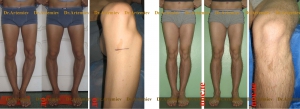
Коррекция оси нижней конечности при варусной деформации с помощью стержней (штифтов)
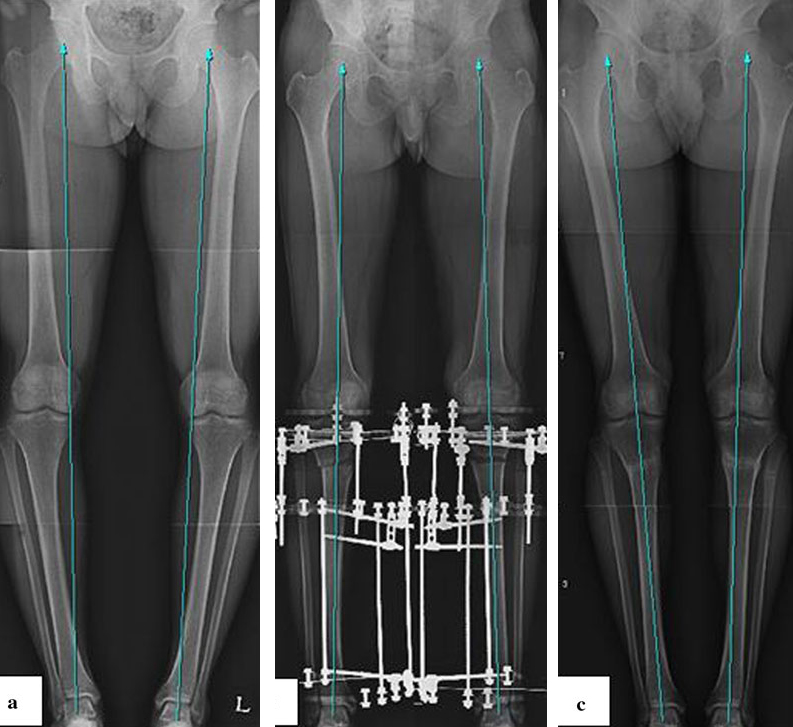
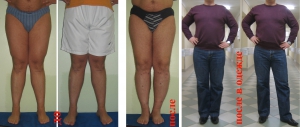
Коррекция оси нижней конечности при варусной деформации с помощью аппаратов Илизарова
При кажущейся идентичности результатов, каждый их этих методов имеет свои плюсы и минусы, достоинства и недостатки. Есть осложнения, характерные для каждого из этих методов. Расскажем об этом подробнее.
Остеосинтез пластинами.
Забегая вперед, скажем, что основное и практически единственное достоинство пластин заключается в том, что они не видны снаружи. Несмотря на то, что при коррекции деформаций эта операция за рубежом используется довольно часто, она имеет большое количество недостатков, ограничений и осложнений. Сама по себе операция довольно сложная и травматичная, т.е. для выполнения остеотомии и остеосинтеза требуется большой разрез.
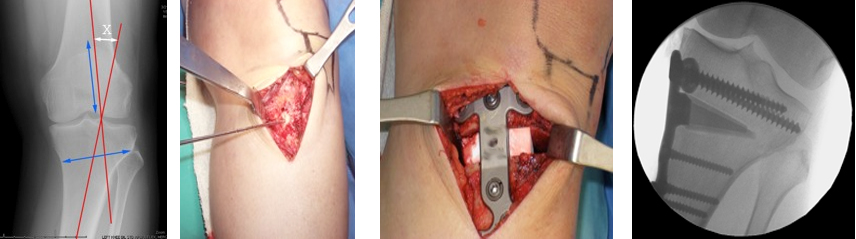
Этапы корригирующей остеотомии и остеосинтеза пластиной
Можно назвать такие осложнения, как: перелом плато большеберцовой кости; повреждение малоберцового нерва; нагноение в области операции; гиперкоррекция или наоборот, недостаточная коррекция; нестабильная фиксация и вторичные смещения; тромбоз глубоких вен и многое другое.
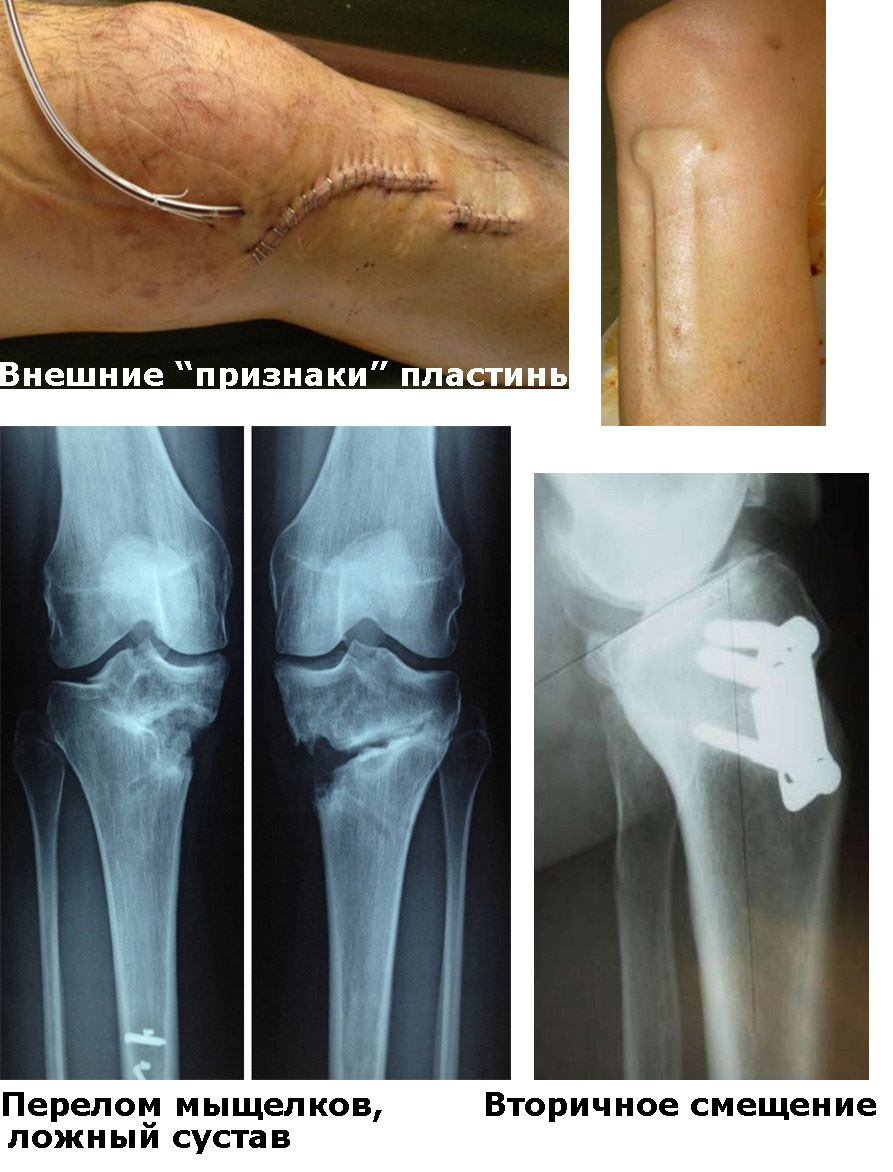
Осложнения остеосинтеза пластинами
Кроме того, пластина не обеспечивает стабильную фиксацию. После операции рекомендуется ограничительный режим 2-3 месяца. По этой же причине стараются не оперировать обе ноги. Таким образом, для исправления обеих ног потребуется две операции с интервалом в течение нескольких месяцев. С учетом того, что пластины, возможно, придется удалять, речь уже идет как минимум о трех операциях. Есть серьезные ограничения по величине коррекции (как правило, не более 12 градусов), невозможно одновременно исправить варусную (вальгусную) деформацию и удлинить конечность, а также применить дополнительные элементы коррекции (медиализация, ротация и пр.). Существенным недостатком является то, что форму ноги после операции уже нельзя как-то изменить или "подправить". Возможна гиперкоррекция или, наоборот, недостаточная коррекция, асимметрия ног при двусторонней коррекции.
Трудно понять причину популярности этой методики. Скорее всего, это имеет исторические корни, традиции зарубежных медицинских школ, заинтересованность в реализации дорогостоящих медицинских изделий и технологий. Кроме того, во многих странах аппарат Илизарова не получил распространения, и ортопеды просто-напросто не могут оценить его достоинства и преимущества.
Остеосинтез стержнями (штифтами)
Эта методика получила наименьшее распространение по сравнению с двумя другими (пластинами и аппаратами). Несомненным достоинством является стабильная фиксация, что позволяет оперировать сразу обе конечности и обеспечивает раннюю функцию и опороспосбность. Суть методики заключается в том, что после предварительного рассверливания костномозгового канала бедренной или большеберцовой кости в него вставляется штифт соответствующего диаметра.
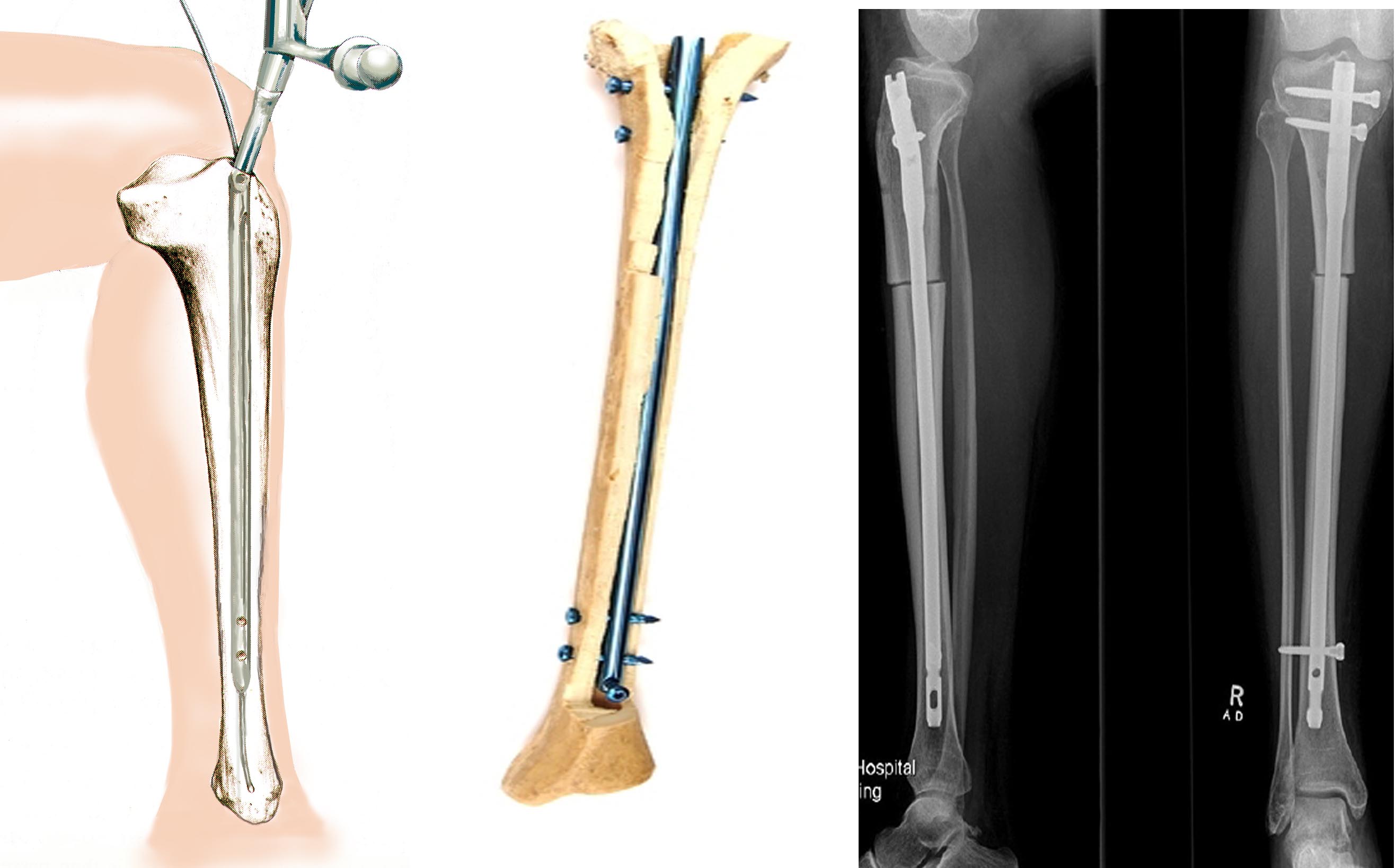
Схема введения, положение штифта внутри кости и рентгенограммы после операции
Несмотря на то, что штифты вводятся через небольшой разрез, нельзя считать эту методику малотравматичной. Существует риск развития серьезных осложнений. Если, допустим, при использовании аппарата Илизарова воспаление или нагноение носит локальный, поверхностный характер и легко излечивается, то при интрамедуллярном остеосинтезе нагноение грозит распространением процесса по всему костномозговому каналу. Также очень сложно добиться симметричной коррекции обеих ног, что имеет важное значение в косметической хирургии.
Учитывая риск развития серьезных осложнений, не хотелось бы рекомендовать эту методику при эстетической коррекции формы ног. Имеется целесообразность применения штифтов при удлинении, когда длительные сроки фиксации аппаратом Илизарова значительно снижают качество жизни пациентов.
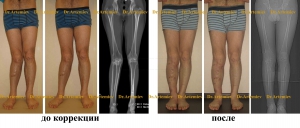
Остеосинтез аппаратом Илизарова
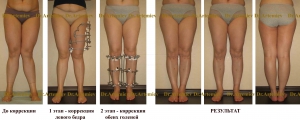
Аппарат Илизарова - наиболее распространенный способ коррекции тяжелых и сложных деформаций конечностей. Здесь нет ограничений по величине коррекции или исправлению деформации в других плоскостях. Одновременно с устранение угловой деформации, можно сделать медиализацию, ротацию, устранить подвывих головки малоберцовой кости, а также удлинить ноги. Полная нагрузка на конечности возможна в ближайшие дни после операции.
Основное осложнение, которое встречается при внешнем остеосинтезе - это воспалительные явления в местах выхода спиц. Они не представляют трудностей для лечения. Частота развития спицевого остеомиелита не превышает 1,5 %. Несмотря на то, что в воспалительный процесс уже вовлекается кость, этот процесс носит локальный характер излечивается полностью.
Основной недостаток аппаратов Илизарова - это само их наличие, ограничения в подборе одежды и обуви. Решением этой проблемы является переход от кольцевых опор к монолатеральным мини-фиксаторам, расположенным по передней поверхности голени. Они существенно меньше по объему и не затрудняют полную функцию коленного сустава.
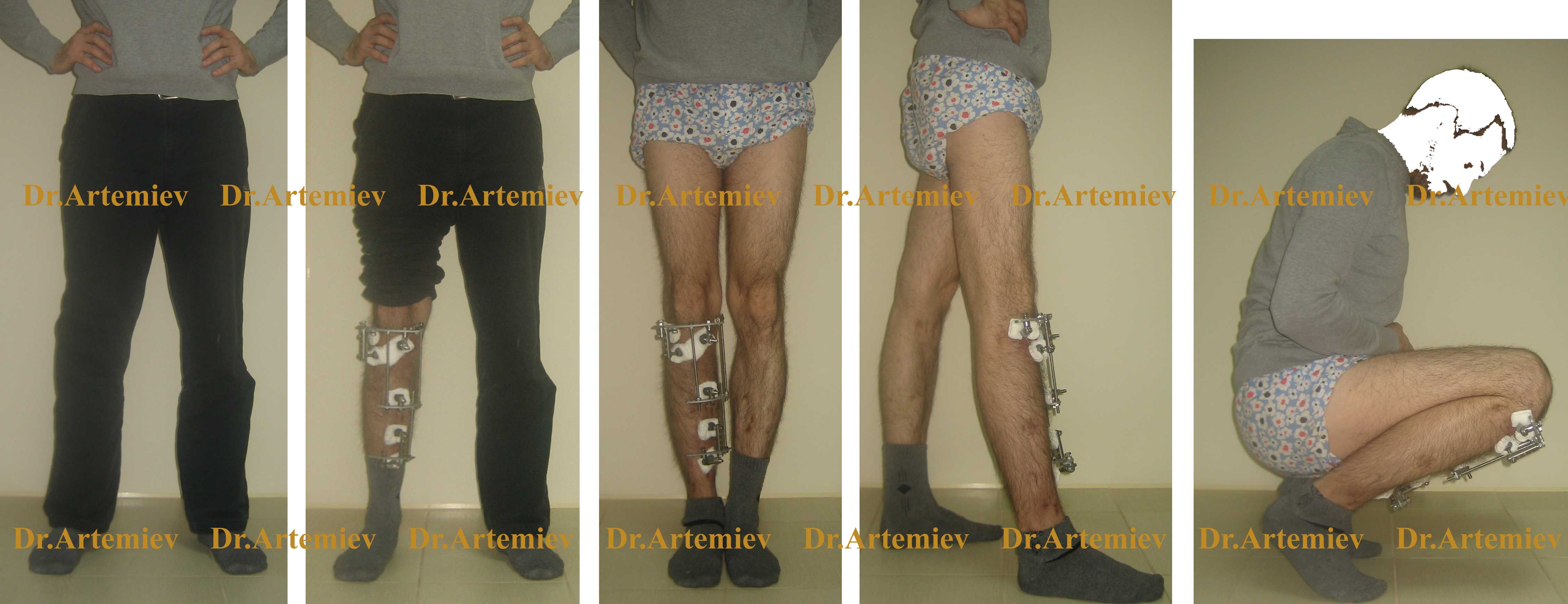
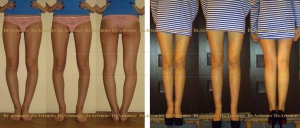
Внешний вид пациента с мини-аппаратом на голени в процессе коррекции деформации голени
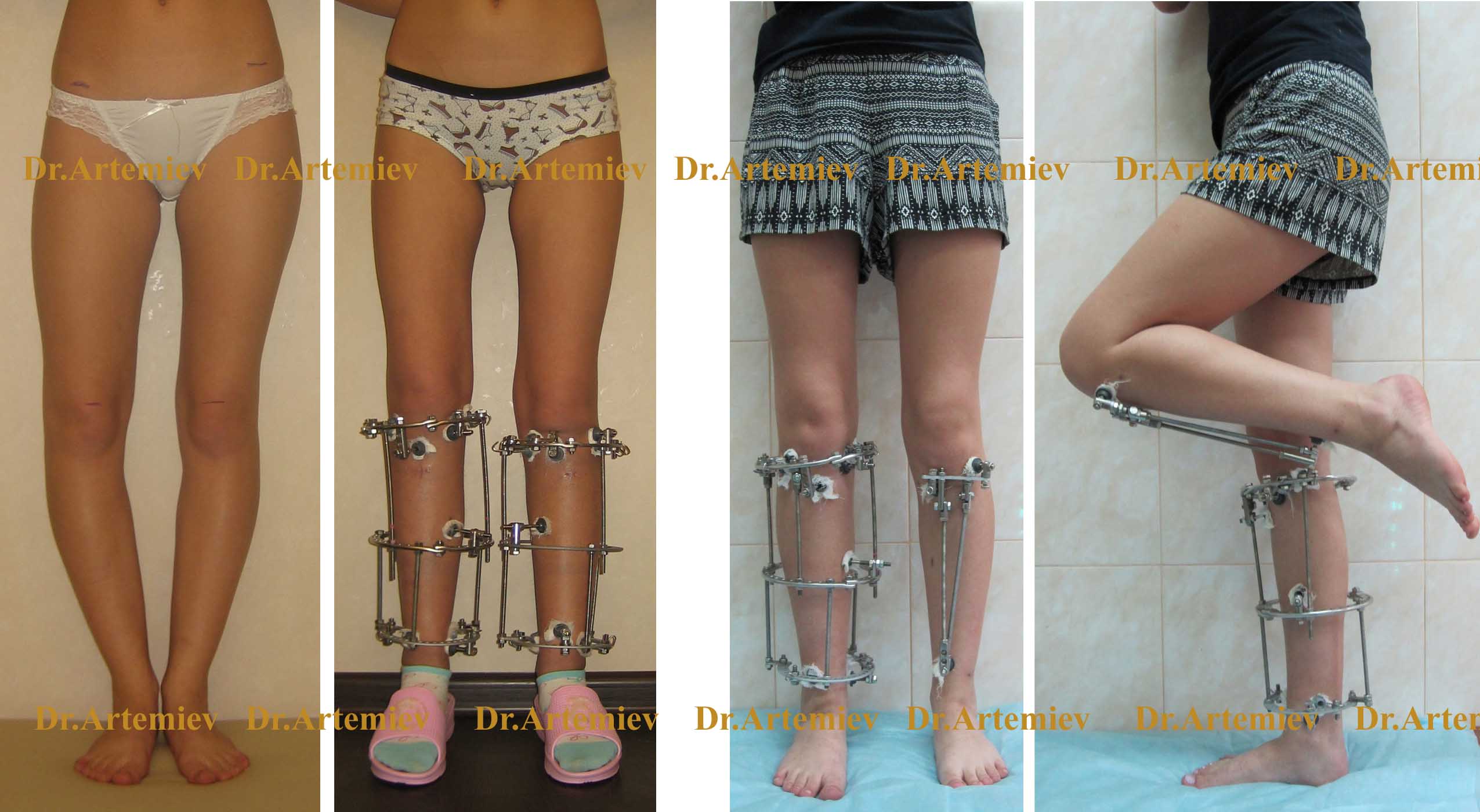
Внешний вид пациентки с варусной деформацией обеих голеней с использованием мини-фиксатора
Переход от кольцевых аппаратов Илизарова к мини-фиксаторам целесообразен через 1,5-2 месяца после операции, когда уже появились признаки формирования регенерата в зоне остеотомии. При операциях на обеих конечностях мини-фиксаторы позволяют сомкнуть ноги в области коленных суставов и оценить окончательную форму ног еще до наступления полного сращения.
Представленная выше информация является кратким обзором достоинств и недостатков наиболее распространенных способов коррекции формы ног. На консультации модно получить более подробную информацию и окончательно определиться с выбором метода операции.